► Inhaltsverzeichnis Kapitel (ausklappbar)
Die Aufgaben der SpDi sind:
Kernaufgabe 1: Beratung / Begleitung
Eine der wichtigsten Aufgaben Sozialpsychiatrischer Dienste ist die niederschwellige Beratung und Begleitung. Sie richtet sich nicht nur an Bürgerinnen und Bürger mit psychischen und sozialen Problemen, sondern auch an ihre Angehörigen und ihr soziales Umfeld. So wird diese Leistung beispielsweise auch von gesetzlichen Betreuern in Anspruch genommen.
Kernaufgabe 1a - Niederschwellige Beratung
Sie kann telefonisch, in der Beratungsstelle oder aufsuchend erfolgen. Hier geht es zunächst um eine kurzfristige Klärung der Frage, ob einer Problematik eine psychiatrische Störung zugrunde liegt. In diesem Fall ist eine diagnostische Einschätzung und eine zeitnahe Beratung mit Klärung der oftmals komplexen gesundheitlichen Beeinträchtigungen und sozialen Nöte erforderlich.
Bei Hinweisen durch Dritte (z.B. Angehörige, Vermieter, Polizei u.a.) erfolgt eine aktive Kontaktaufnahme zu dem/der Betroffenen in geeigneter Form. Dies ist ein Alleinstellungsmerkmal des sozialpsychiatrischen Dienstes. Anhand der Vorinformationen muss eingeschätzt werden, welcher Zugangsweg am erfolgversprechendsten erscheint. Dies kann eine schriftliche Einladung zu einer Beratung, eine telefonische Kontaktaufnahme, ein schriftlich angekündigter Hausbesuch oder auch ein unangekündigter Hausbesuch sein. Der Hausbesuch bietet in der Regel die Möglichkeit, die Lebensbedingungen und Umfeldressourcen der/des Betroffenen unmittelbar zu erfassen. Damit wird eine die Lebenswirklichkeit der/des Betroffenen einbeziehende Diagnostik und Problemerfassung möglich, die dann zu bedarfsgerechten Hilfsangeboten und Maßnahmen führt, wie es auch in der ICF vorgesehen ist.
Mitarbeiter des SpDi können zunächst durch Erklärung und Erläuterung der bestehenden Erkrankung und deren Behandlungsmöglichkeiten Verständnis und Perspektiven für die eigene Situation und damit Entlastung herstellen. Auch eine sozialrechtliche Beratung und gegebenenfalls kurzfristige Unterstützung beim Umgang mit Behörden und/oder Institutionen kann die aktuelle Problematik beseitigen oder zumindest Entlastung schaffen, indem Lösungsmöglichkeiten aufgezeigt werden. Ebenso kann die Vermittlung bei konflikthaft zugespitzten Problemlagen (Partnerschaftskonflikte, Nachbarschaftskonflikte, Konflikte mit Vermietern etc.) hilfreich sein. Die Veranlassung medizinischer Behandlungen (Hausarzt, Facharzt, Institutsambulanz etc.) ist ein weiteres Element der direkten Hilfen im Rahmen der Beratung. Bei Bedarf kann eine kurz- oder mittelfristige Weiterleitung in andere Hilfesysteme erfolgen (siehe Grundlagen “Versorgungssystem”).
Wesentlicher Bestandteil des Beratungsangebots, insbesondere wenn der Kontakt durch Dritte veranlasst wurde, ist es, eine Beziehung zu der/dem Betroffenen aufzubauen. Die Intervention kann zu einer ausreichenden Problemlösung führen oder mit der Weiterleitung in andere Hilfestrukturen abgeschlossen werden. Wenn im Rahmen der Beratung bei bestehender behandlungsbedürftiger, psychiatrischer Erkrankung noch keine Krankheits- und Behandlungseinsicht erreicht werden kann, bzw. dazu keine Bereitschaft erkennbar ist, kann auf dieser Grundlage im Rahmen einer weiterführenden niedrigschwelligen Begleitung an der Bereitschaft, Hilfen und/oder Therapieangebote anzunehmen, gearbeitet werden. Auch sich anbahnende Krisen können frühzeitig erkannt werden, und man kann entsprechend darauf reagieren.
Kernaufgabe 1b - Niederschwellige Betreuung bzw. Begleitung
Daneben gibt es Menschen mit schweren, chronisch verlaufenden psychischen Störungen, bzw. Suchterkrankungen, die krankheitsbedingt trotz entsprechender Notwendigkeit noch nicht oder nicht mehr die hier eigentlich einzusetzenden Hilfsangebote in Anspruch nehmen. Oft sind diese Menschen gar nicht in der Lage, ihren Hilfebedarf wahrzunehmen, zu äußern oder gar einzufordern.
Auch hier ist eine niedrigschwellige Kontaktaufnahme, der Aufbau einer von Akzeptanz getragenen Beziehung und daran anknüpfend eine langfristig angelegte, niedrigschwellige multidisziplinäre Begleitung, oft aufsuchend und nachgehend, Aufgabe des SpDi. Im Rahmen dieser “Kontaktpflege” kann es sich handeln um
-
lebenspraktische Hilfen (z.B. Hilfe beim Ausfüllen eines Antragsformulars),
-
kurzfristige Unterstützung in besonderen Lebenslagen (z.B. Organisation von Unterstützung bei einem Umzug),
-
Ermöglichung akut erforderlicher medizinischer Behandlung (z.B. Terminvereinbarung und erforderlichenfalls Begleitung zum Haus- oder Facharzt),
-
frühzeitiges Erkennen und adäquates Reagieren auf Verschlechterung des Zustands und/oder sich anbahnenden Krisen
Darüber hinaus geht es auch darum, “Nischen” zu finden, in denen die Betroffenen in ihrer “Andersartigkeit” leben können.
Ein langfristiges Ziel ist das Erarbeiten der Bereitschaft, Hilfen anzunehmen und schließlich eine Krankheits- und Behandlungseinsicht zu erreichen.
Beratung (K 1a) beschränkt sich gemäß den fachlichen Empfehlungen von 2018 in der Regel auf höchstens fünf persönliche Kontakte in einem Zeitraum von weniger als drei Monaten. Dauert die Hilfe länger, liegt eine niederschwellige Betreuung (Kernaufgabe 1b) vor.
Wird bei Bekanntwerden des Problems aufgrund seiner Dringlichkeit ein sofortiger (kein Absatz)Kontakt noch am selben Tag erforderlich, ist von einer Krisenintervention Kernaufgabe 2 auszugehen.
Leistungsbestandteile und Qualitätsstandards
Die folgenden Standards beschreiben einen Expertenkonsens des Netzwerks Sozialpsychiatrischer Dienste in Deutschland zur aufgabengerechten Bearbeitung des nachfolgend genannten Leistungsspektrums.
Allgemeine Standards
Zur Erfüllung der Kernaufgabe »niederschwellige Beratung und Betreuung« gibt es eine offene Sprechstunde für mindestens vier Stunden täglich an allen Werktagen. Grundsätzlich sollte eine multiprofessionelle Beratung und Betreuung mit sozialpädagogischem Fachpersonal im Vordergrund und ärztlichem Fachpersonalim Hintergrund gewährleistet sein. Für die Dauer der Hilfe im Einzelfall bleibt dieselbe primäre Bezugsperson zuständig. Bei der Terminvergabe sollte dafür gesorgt sein, dass innerhalb von fünf Werktagen ein erstes persönliches, mindestens halbstündiges Beratungsgespräch erfolgen kann. Die Beratung bzw. Begleitung erfolgt grundsätzlich in Form von persönlichen Kontakten mindestens alle vier Wochen, bei Bedarf auch als aufsuchende Hilfe. Bei einer mittel- oder längerfristigen Begleitung wird fortlaufend überprüft, ob sie beendet oder die betroffene Person in ein geeignetes, vorrangig zuständiges Hilfeangebot vermittelt werden kann. Eine gelegentlich angezeigte, lose Begleitung mit nur sporadischen Kontakten oder ausschließlich telefonischer bzw. schriftlicher Kommunikation wird in Teamkonferenzen regelmäßig auf ihren Sinn hinterfragt.
Kernaufgabe 1a - niederschwellige Beratung:
Die Beratung suchende Person bekommt sofort telefonisch oder kurzfristig in einem persönlichen Gespräch die Gelegenheit, einer Fachperson die Problemlage zu schildern. Bei Bedarf werden weitere Termine ermöglicht, ggf. auch im Rahmen von Hausbesuchen. Die betroffene Person erhält eine der Problemlage angemessene Unterstützung bei der vorläufigen Klärung und Lösung des Problems. Wichtige Bezugspersonen werden dabei – falls erforderlich – einbezogen. Bei fortbestehendem Hilfebedarf wird die betroffene Person an eine geeignete Stelle weitervermittelt.
Die Beratung beinhaltet folgende Schritte:
-
Informationsaufnahme und Indikationsstellung für eine Beratung
-
Vorbereitung, Durchführung und Nachbereitung des Erstkontakts
-
Folgekontakte mit den im Einzelfall erforderlichen begleitenden Aktivitäten
Kernaufgabe 1b - niederschwellige Begleitung:
Die hilfsbedürftige Person wird durch eine Fachperson so lange kontinuierlich, und bei Bedarf auch aufsuchend betreut, bis eine dafür vorrangig zuständige und geeignete Stelle die Betreuung übernimmt oder der Hilfebedarf nicht mehr besteht. Die Begleitung gleicht zunächst der Beratung (Schritte 1 bis 3), daran schließen sich folgende Schritte (4 bis 6) an:
4. Klärung eines mittel- oder längerfristigen Betreuungsbedarfes
5. Kontinuierliche Betreuung mit den im Einzelfall erforderlichen begleitenden Aktivitäten bei fortlaufender Überprüfung der Möglichkeit, die Begleitung zu beenden oder die betroffene Person an ein geeignetes, vorrangig zuständiges Hilfsangebot zu vermitteln
6. Behutsame Vorbereitung des Betreuungsendes, bzw. der Weiterbetreuung an anderer Stelle
7. Abschlussgespräch und -dokumentation
Die Beratung und Begleitung durch die sozialpsychiatrischen Dienste sollte in enger Abstimmung und ggf. in Kooperation mit den anderen in der Region vorhandenen Angeboten erfolgen.
Wirkungen und Ziele
Durch das niedrigschwellige Beratungsangebot soll es betroffenen Menschen ermöglicht werden, möglichst frühzeitig einen für sie geeigneten Zugang zum psychiatrischen und/oder nichtpsychiatrischen Hilfesystem zu finden. Insbesondere in den Fällen, in denen die Kontaktaufnahme über die Hinweise Dritter erfolgt, können oft Menschen erreicht werden, bei denen noch kein Krankheitsbewusstsein entstanden ist. Durch das frühzeitige Implementieren von Hilfen und Behandlung können so Chronifizierungen, soziale Desintegration und Dekompensationen mit ggf. nachfolgend erforderlichen Zwangsmaßnahmen vermieden werden.
Die langfristig angelegte niedrigschwellige Begleitung unterstützt eine Stabilisierung, oft auf niedrigem Niveau. Sie ermöglicht es, sich anbahnende Krisen und drohende Dekompensationen frühzeitig zu erkennen und darauf zu reagieren, sodass hierdurch oft Zwang vermieden werden kann. Weiter besteht die Chance, eine Krankheits- und Behandlungseinsicht zu entwickeln und die Bereitschaft zu erzeugen, strukturiertere Hilfeangebote in Anspruch zu nehmen.
Häufig kann so eine vollstationäre, möglicherweise geschlossene Unterbringung vermieden werden.
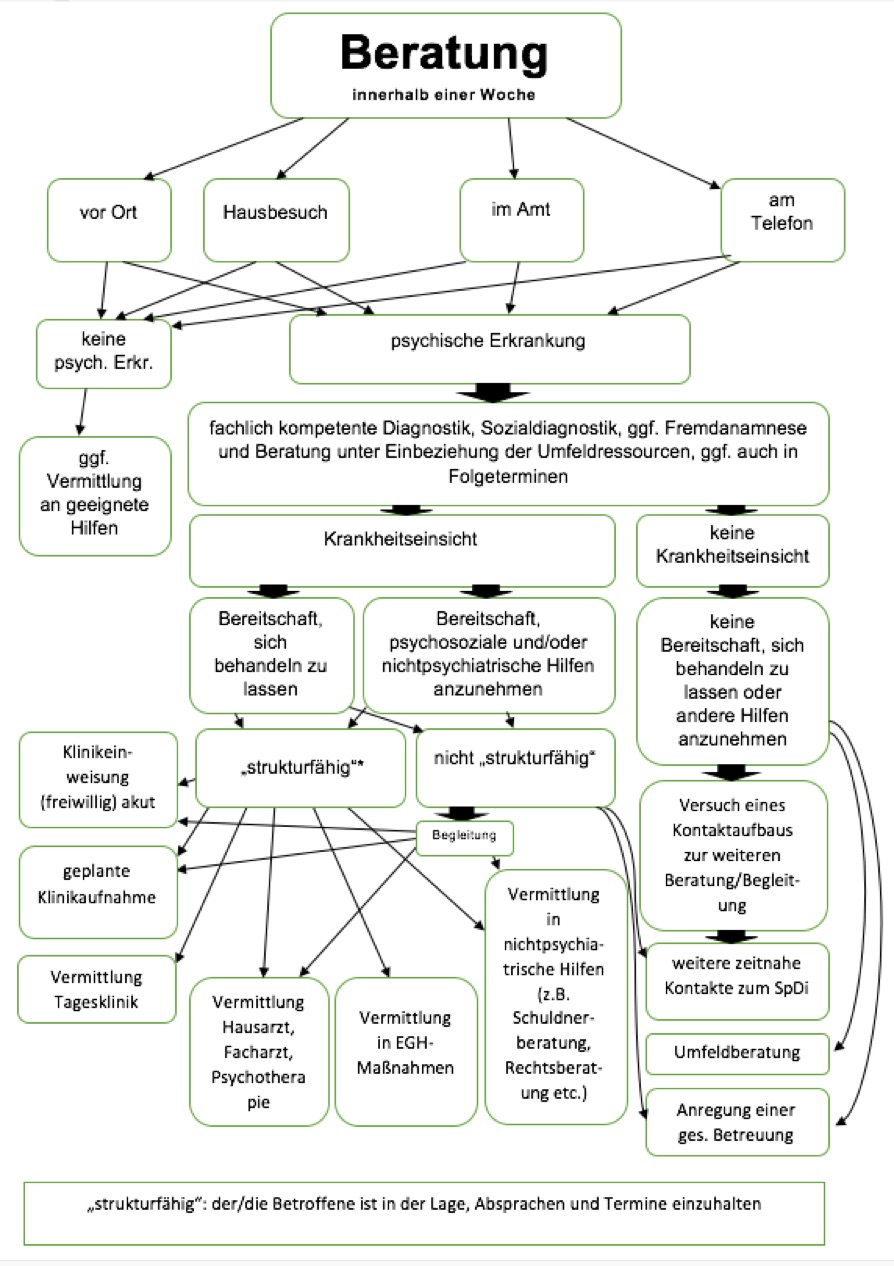
Im Folgenden ist das Vorgehen ab dem Erstkontakt schematisch dargestellt:
Vorgehen bei der niederschwelligen Beratung (Kernaufgabe 1A)
Kernaufgabe 2: Krisenintervention
Menschen können einmalig, mehrmals oder im Rahmen lang dauernder Beeinträchtigungen
immer wieder in gefährliche Zuspitzungen ihrer psychosozialen Problemlage geraten. Eine solche Krise kann auftreten als
-
akute seelische Notlage unter besonderer Belastung,
-
als psychiatrischer Notfall bei akutem Krankheitsbild oder
-
als akute Zuspitzung einer schon länger bestehenden psychischen Erkrankung.
In der Regel sind neben der betroffenen (Index-)Person auch andere Personen beteiligt.
Kernaufgabe 2a - Krisenintervention und Notfallhilfe
Notwendig ist ein aktives, die Situation gestaltendes und veränderndes Handeln unter Anwendung spezifischer diagnostisch-therapeutischer Fähigkeiten und Erfahrungen. Vorrangig geht es darum
-
die Krise zu entschärfen,
-
eine Eskalation zu vermeiden
-
konstruktive Lösungen anzubahnen
Zwangsmaßnahmen sind zu vermeiden. Ambulante Lösungen haben Vorrang vor stationären.
Kernaufgabe 2b - Mitwirkung an Unterbringungen:
Bei einer akuten und mit ambulanten Mitteln nicht zu bewältigenden Selbst- oder Fremdgefährdung ist dafür zu sorgen, dass die betroffene Person nach der rechtlich gebotenen Prüfung auch gegen ihren Willen in der nächstgelegenen dafür geeigneten Klinik untergebracht werden kann. Ein hohes Maß an Fachkompetenz und ethischer Fundierung des Handelns sowie ausgeprägte Dialogbereitschaft und Respekt gegenüber allen Beteiligten sind Voraussetztungen, um in diesen Situationen angemessen handeln zu können.
Für diese Aufgaben muss eine multidisziplinär besetzte, mobile Notfallbereitschaft verfügbar sein, die eine Krisensituation sofort, ggf. auch vor Ort, fachkompetent klären und die notwendigen Maßnahmen ergreifen kann.
Dazu gehören insbesondere auch folgende Hilfeangebote:
-
funktionsfähige, niederschwellige und mobile Krisendienste für medizinische, pflegerische und soziale Notlagen
-
rund um die Uhr verfügbare Notfallbereitschaften der Ordnungsbehörde, des Amtsgerichts und der Betreuungsbehörde bzw. der rechtlichen Betreuer
-
Alternativen zur stationären Krisenintervention in einer psychiatrischen Klinik (z. B. aufsuchende Krisenteams, Home Treatment, Assertive Community Treatment, Krisenbetten, Weglaufhäuser)
Leistungsbestandteile und Qualitätsstandards
Die folgenden Standards beschreiben einen Expertenkonsens des Netzwerks Sozialpsychiatrischer Dienste in Deutschland zur aufgabengerechten Bearbeitung des nachfolgend genannten Leistungsspektrums.
Allgemeine Standards
Erforderlich ist eine qualifizierte Notfallbereitschaft, die auf Grundlage klarer, mit allen Systempartnern vereinbarter Verfahrensregeln zur Vorbeugung und Bewältigung suizidaler oder gewaltförmiger Eskalation tätig werden kann. Der Sozialpsychiatrische Dienst hat hier einen subsidiären Auftrag und gewährleistet einen Krisendienst in Kooperation mit geeigneten, vorrangig zuständigen Diensten und Einrichtungen. In einem solchen kooperativen Krisenkonzept sollte der gesamte Krisendienst
-
24 Stunden an sieben Tagen pro Woche zur Verfügung stehen
-
mit mindestens zwei Fachpersonen interdisziplinär besetzt sein
-
Ressourcen der Selbsthilfe im Bedarfsfall mit einbeziehen
-
sofort telefonisch oder am Dienstort eine Krisenintervention durchführen
-
im gesamten fg vb Zuständigkeitsgebiet unverzüglich auch aufsuchend tätig werden
-
fachärztlich bei Bedarf auch vor Ort eine akute Selbst- bzw. Fremdgefährdung der betroffenen Person abklären
-
in diesem Zusammenhang ggf. selbst Zwangsmaßnahmen ärztlich begründen
Kernaufgabe 2a Krisenintervention und Notfallhilfe:
Mindestens zwei kompetente Fachkräfte stehen rund um die Uhr für ein telefonisches oder persönliches Krisengespräch zur Verfügung und können die betroffene Person bei Bedarf auch unverzüglich aufsuchen. Sie sind in der Lage, geeignete Hilfen zur Vermeidung einer Klinikeinweisung selbst anzuwenden, herbeizurufen bzw. wohnortnah ohne Wartezeit zu vermitteln.
Der Sozialpsychiatrische Dienst einer Kommune muss in die Lage versetzt werden, diese Aufgabe immer dann wahrzunehmen, wenn andere Dienste nicht zuständig sind oder nicht rechtzeitig in geeigneter Weise tätig werden können.
Kernaufgabe 2b Mitwirkung an Unterbringungen:
Zu den im Krisendienst tätigen Fachkräften gehört auch eine Person mit fachärztlich-psychiatrischer Kompetenz und Erfahrung in der Vorbeugung und Bewältigung akuter Selbst- und Fremdgefährdung, die das Gefährdungspotenzial umsichtig abschätzen und notfalls eine Unterbringung auf qualifizierte Weise einleiten und begleiten kann.
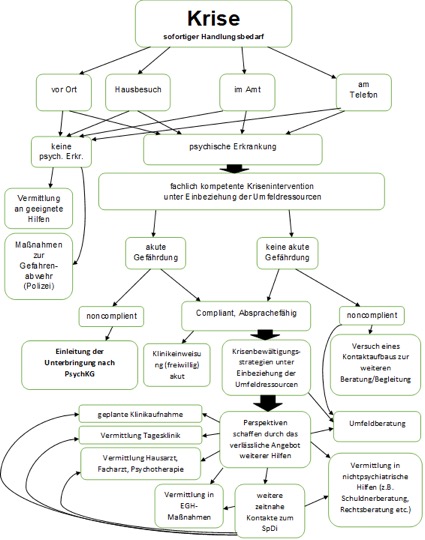
In wenigen Bundesländern (Schleswig-Holstein, Brandenburg) gibt das PsychKG einen solchen mit fachlich qualifizierten Ärztinnen und Ärzten besetzten Rufbereitschaftsdienst des SpDi auch außerhalb der Dienstzeiten für 24 Stunden an 7 Wochentagen vor. Die Mitarbeiterinnen und Mitarbeiter dieser hochschwelligen Dienste (Inanspruchnahme nur, wenn die Frage einer Unterbringung im Raum steht) stellen eine der Situation zugrundeliegende psychische Störung am Ort des Geschehens fest (Diagnostik). Sie schätzen das Gefährdungspotential ein und nutzen die Möglichkeiten einer qualifizierten Krisenintervention vor Ort, ggf. unter Einbeziehung der verschiedenen Angebote des Versorgungssystems, um Zwangsmaßnahmen zu vermeiden. Falls erforderlich, leiten sie eine Unterbringung ein und begleiten sie.
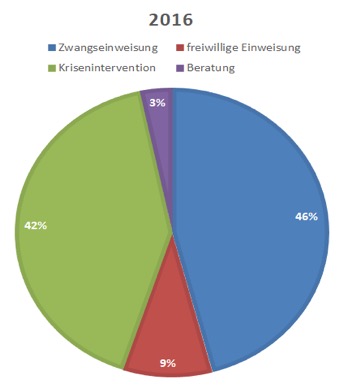
Beispielhaft seien hier die Effekte eines solchen Dienstes im Kreis Ostholstein gezeigt, der die “Verschleppung” der betroffenen Menschen in die Klinik zur Klärung und Diagnostik vermeidet:
Kernaufgabe 3: Planung & Koordination von Hilfen im Einzelfall
Menschen mit schweren und chronisch verlaufenden psychischen Störungen gemäß Kapitel F der ICD 10 haben nicht selten einen komplexen Hilfebedarf, der den Einsatz unterschiedlicher Hilfen erfordert. Dabei sind neben den Leistungen der gesetzlichen Krankenversicherung (SGB V), wie (fach-)ärztliche Behandlung, Psychotherapie, Ergotherapie, ambulante psychiatrische Pflege oder Soziotherapie (sofern verfügbar), auch gemäß dem Bundesteilhabegesetz (BTHG), Teilhabeleistungen nach dem SGB IX wie zur Teilhabe am Arbeitsleben oder zur medizinischen Rehabilitation oder zur sozialen Teilhabe erforderlich. Diese werden von verschiedenen Leistungsträgern wie z.B. der Bundesagentur für Arbeit, der DRV, der GKV, des Eingliederungshilfeträgers oder auch des Jugendhilfeträgers erbracht. Konkret beziehen sich diese Hilfen dann auf die verschiedenen Lebensbereiche (Gesundheit, Wohnen, Arbeit und Beschäftigung sowie soziale und kulturelle Teilhabe als menschliche Grundbedürfnisse), in denen die betroffene Person infolge von Funktionsstörungen und daraus resultierenden Aktivitätseinschränkungen in Wechselwirkung mit den Umgebungsbedingungen an einer wirksamen Teilhabe gehindert ist, wie z.B. der Selbstversorgung, den sozialen Beziehungen, der Rolle als Arbeitnehmer, Elternteil oder Partner oder auch bei der Nutzung von Gesundheitsleistungen.
Institutionszentriertes versus personenzentriertes Vorgehen
Die verschiedenen Bedarfe zu erfassen, darzustellen und zu einem durchführbaren Plan zusammenzufügen, der am Lebensort des Betroffenen umsetzbar ist, ohne dass dieser sein angestammtes soziales Umfeld verlassen muss, entspricht einem Vorgehen, das als “personenzentrierter Ansatz” bezeichnet wird. Das Gegenteil von “personenzentriert” wäre “institutionszentriert”: der Betroffene bekommt die Leistungen, die die Institution, an die er sich wendet, anbietet, und wenn er noch etwas Anderes braucht, muss er dazu später zu einer anderen Institution - auch wenn er beide Hilfen gleichzeitig benötigt.
Beispiel institutionsbezogenes Vorgehen
Ein Betroffener mit einer sozialen Phobie und einer Alkoholabhängigkeit wird vom Psychotherapeuten zur Suchtberatungsstelle geschickt, um erst einmal eine Entwöhnungsbehandlung zu beantragen, weil ohne gefestigte Abstinenz keine Psychotherapie möglich ist. Aus der medizinischen Rehabilitation wird er disziplinarisch entlassen, weil er in der Gruppe nicht über seine Probleme spricht und erst einmal eine ambulante Psychotherapie seiner Angststörung machen soll, bevor an seiner Sucht gearbeitet werden kann.
Beispiel personenzentriertes Vorgehen
Die personenzentrierte Leistungserbringung verlangt eine Veränderung der Arbeitsabläufe nicht nur bei der Hilfeplanung und bei der Finanzierung durch die Leistungsträger, sondern auch bei der Leistungserbringung für die Personen, die die Unterstützungsleistungen erbringen. Dies soll nun am selben Fallbeispiel veranschaulicht werden:
Unter dem Dach des von der kommunalen Psychiatriekoordination initiierten Gemeindepsychiatrischen Verbundes haben sich alle beteiligten Leistungserbringer verpflichtet, bei der Hilfeplanung nicht nur die Hilfen zu beschreiben, die sie beabsichtigen, selbst zu erbringen, sondern auch solche, die von anderen erbracht werden. Auch, wenn es keine Eingliederungshilfeleistungen sind. Sie haben sich auch dazu verpflichtet sich darüber zu einigen, wer die Fallverantwortung hat, also die “koordinierende Bezugsperson” ist.
Der Patient mit der Alkoholabhängigkeit und der sozialen Phobie wird vom Psychotherapeuten zur Suchtberatungsstelle geschickt, weil dieser erkannt hat, dass ein komplexer Hilfebedarf besteht und neben Psychotherapie und Entwöhnung, die beide im Moment nicht durchführbar sind, eine Unterstützung im Alltag erforderlich ist. Ein Mitarbeiter der Suchtberatung klärt mit dem Klienten die aktuelle Lebenssituation und stellt fest, dass der aktuelle Rückfall dadurch bedingt ist, dass der Arbeitgeber die zuverlässige Arbeit des seit 15 Jahren als Gesellen beschäftigten Malers und Lackierers sehr schätzt und ihn mit mehr Verantwortung betrauen will. Vor den Kollegen in Erscheinung zu treten ist für diesen aber unerträglich. Er löst die Spannung durch Alkohol. Da er schon länger unentschuldigt gefehlt hat und es nicht wagt, mit dem Chef zu reden, ist die Stelle in Gefahr. Aus der Vergangenheit bestehen aus ähnlichen Situationen entstanden noch Schulden, ein Insolvenzverfahren läuft. Die Wohnung ist verwahrlost, die Kartons vom letzten Umzug vor 2 Jahren sind noch nicht ausgepackt. Der Klient hat keine sozialen Kontakte außer zu seiner ehemaligen Pflegemutter, die jedoch 500 Kilometer entfernt wohnt und gebrechlich ist. Der Berater erstellt mit dem Betroffenen einen Hilfeplan über einen Zeitraum von 6 Monaten für ein ambulant betreutes Wohnen. Neben Wohnungs- und Arbeitsplatzerhalt geht es um Kontaktaufnahme zu einer Kontakt- und Beratungsstelle für psychisch kranke Menschen, um sich an Gruppensituationen anzunähern, da die Suchtberatung über keinen eigenen Kontaktladen verfügt. Der Integrationsfachdienst (IFD) wird eingeschaltet und der Betroffene motiviert, beim Versorgungsamt den Grad der Behinderung feststellen zu lassen. Die Fachkraft des ambulant betreuten Wohnens unterstützt den Betroffenen, in einem Allgemeinkrankenhaus eine körperliche Entzugsbehandlung zu machen, um den Alkoholkonsum zu durchbrechen. Danach will er mit dem Psychotherapeuten an seinem sozialphobischen Verhalten weiterarbeiten. Er hat das Ziel, bei erhaltenem Arbeitsplatz und einem Mindestmaß an Gruppenfähigkeit an der ambulanten medizinischen Rehabilitation teilzunehmen und zuvor den entsprechenden Antrag an die Rentenversicherung zu stellen.
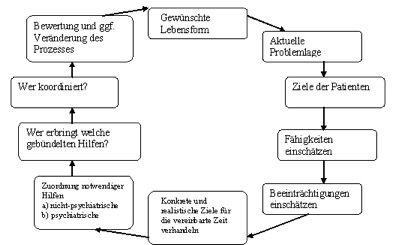
Das nachfolgende Diagramm (Abb. 1 Integrierte Hilfeplanung als Prozess) stellt den Prozess der personenzentrierten Hilfeplanung (Link erstellen) als Problemlösezirkel dar. Ausgehend von der vom Patienten gewünschten Lebensform wird ein Maßnahmenplan verhandelt, umgesetzt und überprüft. Wenn immer möglich sollen vorzugsweise allgemeine gesundheitliche und soziale Hilfen genutzt werden.
Feststellung der wesentlichen Behinderung
Zunächst wird ausgehend vom psychischen Befund (internen Link erstellen) und der biographischen Anamnese (siehe Psych. Grundlagen) die Diagnose nach ICD 10 (bzw. zukünftig ICD 11) gestellt.
Dann ist zu ermitteln, welche “Körperfunktionen” - dazu zählen auch die “mentalen Funktionen” der ICF beeinträchtigt sind. Die mentalen Funktionen entsprechen, sofern sie für Menschen mit Diagnosen aus dem Kapitel F der ICD 10 relevant sind, den Symptomen des psychischen Befundes, wie sie z.B. im AMDP-System definiert und operationalisiert sind. Dieses kann als “Messinstrument” zur Beurteilung des Beeinträchtigungsgrades der jeweiligen mentalen Funktion benutzt werden, bzw. erlaubt die Liste der mentalen Funktionen der ICF praktisch anzuwenden. Als nächstes ist zu entscheiden, ob die aus der Gesundheitsstörung resultierende Beeinträchtigung einer Person oder des Umfeldes kompensiert wird oder aber durch mangelnde Ressourcen oder vorhandene Barrieren verstärkt wird und in weiteren Wechselwirkungen hiermit zu Aktivitätsstörungen und Beeinträchtigungen der Teilhabe führt.
Erst diese Gesamtwürdigung ergibt ein Bild davon, ob eine Teilhabestörung vorliegt oder nicht. Keinesfalls folgt sie unmittelbar aus der Diagnose oder auch aus den Symptomen. Handelt es sich um eine Diagnose aus dem Kapitel F6 Persönlichkeitsstörungen, bei denen oftmals keine oder nur wenige Symptome im psychopathologischen Befund vorliegen, aber überdauernde dysfunktionale Verhaltensmuster, die das Verhalten prägen, sind in erster Linie diese Aktivitätsstörungen der Beobachtung zugänglich. Aktuelle, zum Teil durch Forschungsbefunde gestützte Theorien, deuten darauf hin, dass den Funktionsstörungen wie erhöhte Impulsivität oder mangelnde Impulskontrolle, “boredom susceptibility” oder affektive Instabilität zugrunde liegt, die mit den üblichen diagnostischen Verfahren jedoch nicht direkt erfasst werden kann. Auch hier ist natürlich relevant, die persönlichen Ressourcen wie die Umfeldfaktoren zu betrachten, um die Teilhabestörung zu beurteilen.
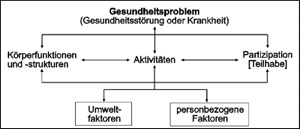
Oft benötigen sowohl die betroffenen Personen selbst, als auch die Leistungserbringer und Leistungsträger Unterstützung, um den individuellen Hilfebedarf sachgerecht festzustellen und die erforderlichen Leistungen in ihrem Gesamtzusammenhang zu planen und im Sinne einer kooperativen Hilfebedarfsermittlung zu koordinieren. Sozialpsychiatrische Dienste können diese Aufgabe gut erfüllen, nicht nur aufgrund ihrer fachlichen multiprofessionellen Kompetenz und Unabhängigkeit, sondern auch aufgrund ihrer guten Kenntnis der Unterstützungsmöglichkeiten im Sozialraum und der Hilfsangebote im gemeindepsychiatrischen Netzwerk.
Folgende Unterstützungsmöglichkeiten sind von besonderer Bedeutung:
-
familiäre Strukturen und soziales Umfeld, Selbst- und Laienhilfe, bürgerschaftliches Engagement
-
allgemeine medizinische, pflegerische und soziale Dienste
-
spezielle Hilfsangebote für psychisch erkrankte Menschen zur psychiatrisch-psychotherapeutischen Behandlung, psychiatrischen Pflege und medizinisch-beruflichen Rehabilitation sowie zur sozialen und beruflichen Teilhabe
-
Ergänzende unabhängige Teilhabeberatung (§32 SGB IX)
Alle Akteure sollten in jedem Einzelfall flexibel auf die individuellen Bedarfslagen eingehen, bei Erfordernis weitere Spezialkompetenz hinzuziehen, und in einem regionalen Verbundsystem zuverlässig miteinander kooperieren.
Leitende Prinzipien sind Prävention und Inklusion, ambulant vor stationär, Wohnortnähe, integrierte Hilfeleistung, Verhandeln statt Behandeln, bzw. Verhandeln über das Behandeln. Alle Planungen erfolgen grundsätzlich gemeinsam mit der betroffenen Person, ggf. mit ihrer rechtlichen Betreuung, auf Wunsch auch unter Hinzuziehung einer Vertrauensperson. Planung, Durchführung und Fortschreibung der Hilfe werden in angemessener Form dokumentiert und in anonymisierter Form für eine auch Einzelfall übergreifende Evaluation und Qualitätsentwicklung des regionalen Hilfesystems genutzt.
Soll der SpDi diese Aufgabe nicht nur da, wo er gerade von sich aus mit einem Fall befasst ist, wahrnehmen, sondern für alle Personen in seinem Zuständigkeitsbereich, muss der Träger der Eingliederungshilfe den Auftrag erteilen und das zu seiner Erfüllung erforderliche Personal finanzieren.
Kernaufgabe 4: Koordination und Steuerung
Ohne eine kommunale bzw. regionale Koordination und Planung der Hilfen für psychisch erkrankte Menschen lässt sich eine bedarfsgerechte, wohnortnahe Versorgung nicht gewährleisten. Diese Aufgabe der Gebietskörperschaften ist in einigen Bundesländern im jeweiligen Gesundheitsdienstgesetz, in anderen im PsychKG geregelt. Sie wird entweder von einer dezidierten Psychiatriekoordination übernommen oder dem Sozialpsychiatrischen Dienst zugewiesen. Im Rahmen der Organisationshoheit der Gebietskörperschaften sind auch andere Lösungen möglich. Die Herausforderungen auf diesem Gebiet steigen nicht nur mit der Vielfalt der individuellen Bedarfe, sondern auch mit der Zersplitterung der Kostenträger, der Spezialisierung der Hilfsangebote und ihrer Konkurrenz untereinander. Hier sind Sozialpsychiatrische Dienste notwendig und fachlich qualifiziert, im Auftrag der Kommune für eine regionale Planung der Angebotsentwicklung und eine Vernetzung der verschiedenen Akteure zu sorgen. Dabei hilft ihnen die strikte Orientierung auf den Sozialraum der Kommune und auf die gleichberechtigte Teilhabe der betroffenen Menschen am Leben in der Gemeinschaft, unabhängig von Art und Umfang ihrer Beeinträchtigungen. Zur Erfüllung dieser Aufgabe sind Sozialpsychiatrische Dienste auf eine enge Zusammenarbeit sowohl mit den Leistungserbringern und Kostenträgern als auch mit den kommunalen sozialen Diensten und nicht zuletzt auch mit den Selbsthilfe-Initiativen der Betroffenen und ihrer Angehörigen angewiesen.
Kernaufgabe 4a - Netzwerkarbeit
Ziel ist die Förderung der Vernetzung und Zusammenarbeit im Verbund. Wichtig sind dabei die gemeindepsychiatrischen Dienste und Einrichtungen sowie die Interessenvertretungen der Betroffenen und ihrer Angehörigen. Besonderes Augenmerk erfordern die für das Versorgungssystem wichtigen Schnittstellen und die reibungslose Gestaltung der Übergänge. Netzwerkarbeit in diesem Sinne ist eine Aufgabe, die alle Teammitglieder angeht.
Bei den Adressaten der Netzwerkarbeit werden alle relevanten internen und externen Systempartner beteiligt. Ein jährlich aktualisiertes Verzeichnis der Hilfsangebote im regionalen Netzwerk sollte zur Verfügung gestellt werden. Eine kontinuierliche Arbeit in den Verbundgremien sollte - oft mithilfe der Geschäftsführung durch die SpDi gewährleistet werden. Um eine lebendige Verbundentwicklung und eine Verbesserung der Zusammenarbeit unter den Netzwerkpartnern zu fördern, wird die regelmäßige Durchführung themenbezogener Veranstaltungen und Fachtagungen angeregt, ggf. fachlich und organisatorisch unterstützt. Zur vertieften Bearbeitung definierter Schwerpunktaufgaben werden befristete Projekte initiiert und organisatorisch begleitet.
Kernaufgabe 4b - Steuerung
Ziel ist die regionale Planung der Angebotsentwicklung und die Optimierung der Versorgungsstrukturen unter Berücksichtigung fachlicher und finanzieller Gesichtspunkte. Hier geht es um die Sicherung wohnortnaher gemeindepsychiatrischer Hilfen, die Verbesserung der Passgenauigkeit und Wirksamkeit von Hilfen. Leitvorstellung soll dabei sein, dysfunktionale Schnittstellen im Versorgungssystem zu vermeiden bzw. gut zu überbrücken, Anzeichen von Über-, Unter- und Fehlversorgung zu erkennen und gemeinsam mit den anderen Akteuren des Verbundes Gegenmaßnahmen zu entwickeln.
Das Aufgabenspektrum der Psychiatriekoordination ist breit, innerhalb und außerhalb der Kommunalverwaltung. Es reicht von der Organisation und Leitung der Verbundgremien, der Unterstützung unabhängiger Beschwerdestellen im regionalen Verbund, der Durchführung von Fortbildungen und Fallkonferenzen bis zur Erstellung von Konzepten für die Planung bzw. Steuerung des Versorgungssystems.
Controlling und Gesundheitsberichterstattung gehören ebenso dazu wie Qualitätssicherung und Öffentlichkeitsarbeit, Fachberatung und Steuerungsunterstützung der Entscheidungsträger in Politik und Verwaltung.
In Abstimmung mit den Entscheidungsträgern in Politik und Verwaltung, bei Kostenträgern und Leistungserbringern erfolgt unter Einbeziehung der Nutzerinteressen eine kontinuierliche Planung der Angebotsentwicklung. Dazu erfolgt jeweils eine systematische Bestandsaufnahme und Situationsanalyse der regionalen Versorgung, an die sich der Prozess von Zielfindung und Politikformulierung anschließt. Auf Grundlage verbindlicher Vereinbarungen zwischen den beteiligten Akteuren zur Qualitätsentwicklung des Hilfesystems erfolgt die Umsetzung der geplanten Maßnahmen, zu denen Berichte mit quantitativen Daten und qualitativen Bewertungen gesammelt und ausgewertet werden. Die Auswertungsergebnisse werden in den Gremien zur Koordination der regionalen Verbünde diskutiert und bilden den Ausgangspunkt für eine Evaluation und Fortschreibung der regionalen Planung.
Wichtige Strukturen und Einflussfaktoren im Kontext dieser Kernaufgabe
Bei diesen Aufgaben sind Sozialpsychiatrische Dienste auf enge Zusammenarbeit mit allen beteiligten Akteuren angewiesen.
Dazu gehören
-
Politik und Verwaltung
-
Leistungserbringer
-
Kostenträger
-
kommunale soziale Dienste
-
und nicht zuletzt die Selbsthilfeinitiativen der Betroffenen und ihrer Angehörigen
Der hier zu betreibende Aufwand und der damit zu erzielende Erfolg ist von verschiedenen Faktoren abhängig. Zu nennen sind hier insbesondere Kommunikations- und Kooperationsbereitschaft sowie bestehende Koordination zwischen den verschiedenen kommunalen Fachdiensten und Behörden, zwischen Verwaltung und Politik innerhalb der Kommune, zwischen ihr und der Landesebene. Auch der Umfang und die Qualität der Berichterstattung sowie die Fach- und Sozialplanung in der Kommunalverwaltung spielen eine entscheidende Rolle. Die Traditionen der Netzwerkarbeit vor Ort und gewachsene Strukturen zur Koordination der Aktivitäten, Verfügbarkeit und Vielfalt externer Systempartner im Verbund sowie deren Fähigkeit und Bereitschaft zur Zusammenarbeit sind wesentliche Faktoren.
Leistungsbestandteile und Qualitätsstandards
Die folgenden Standards beschreiben einen Expertenkonsens des Netzwerks Sozialpsychiatrischer Dienste in Deutschland zur aufgabengerechten Bearbeitung des nachfolgend genannten Leistungsspektrums. Hier findet sich auch eine Checkliste der einzelnen Aufgaben im Rahmen der Netzwerkarbeit und Steuerung im regionalen Verbund.
Allgemeine Standards
Art und Umfang des Einsatzes für die Netzwerkarbeit und Steuerung im regionalen Verbund sind vor dem Hintergrund der spezifischen Strukturen und zahlreichen Einflussfaktoren vor Ort sehr unterschiedlich. Diese Aufgabe erfordert in besonderer Weise Gestaltungswillen und Moderationsfähigkeit. Leitend sind die Prinzipien der Gemeindepsychiatrie:
-
Prävention und Inklusion
-
Personenzentrierung und Lebensweltorientierung bei der Gesamt- und Hilfeplanung unter Mitwirkung der betroffenen Menschen
-
zuverlässig verfügbare, qualifizierte und bei Bedarf langfristige wohnortnahe Hilfen auf Basis sektorisierter Versorgungsstrukturen mit einem Vorrang ambulanter vor stationären Hilfen
-
besondere Sorge für Menschen mit chronisch und schwer verlaufenden psychischen Beeinträchtigungen mit guter Koordination bei komplexem Hilfebedarf
In welcher Breite und Tiefe die verschiedenen Teilaufgaben zur Netzwerkarbeit und Steuerung im regionalen Verbund wahrgenommen werden (ggf. als “Psychiatriekoordination”), lässt sich quantitativ und qualitativ nur schwer definieren, u.U. sind auch Aufgaben der Fachaufsicht wahrzunehmen.
Weitere Aufgaben 5
Neben den vier bisher beschriebenen Kernaufgaben können für einen SpDi noch weitere Aufgabenfelder zum Arbeitsauftrag gehören, die in unterschiedlicher Breite und Tiefe wahrgenommen werden.
Prävention
„Der öffentliche Gesundheitsdienst fördert und schützt die Gesundheit der Bevölkerung“
so lautet die allgemeine gesetzliche Prämisse des Handelns. Dazu zählt die Aufgabe,
„Maßnahmen zur Prävention und Gesundheitsförderung zu veranlassen und zu koordinieren.”
Außerdem hat sich die Bundesrepublik mit dem Präventionsgesetz aus 2015 (Gesetz zur Stärkung der Gesundheitsförderung und der Prävention PräVG) auf den Weg gemacht, die Zusammenarbeit der Kostenträger mit den Ländern und Kommunen zu verbessern. Bevorzugt sollen die Leistungen sozialräumlich in den Lebenswelten für alle Altersgruppen erbracht werden. Primärprävention in der sozialpsychiatrischen Tätigkeit bedeutet einerseits in Verbindung mit der Öffentlichkeitsarbeit die Aufklärung über Entstehungsbedingungen psychischer Erkrankungen und ihrer Risikofaktoren. Andererseits geht es um die Förderung von Wissensvermittlung bspw. zu den Themen Resilienz, Konflikt-und Stressmanagement, Training sozialer und emotionaler Kompetenzen und um Emotionsregulation. Vor allem sind für die besonders belastenden Familien innerhalb einer Gebietskörperschaft auch die frühe Förderung der Erziehungskompetenzen im Rahmen z.B. der Frühen Hilfen zu nennen, die Familien in prekären Lebenssituationen mit praktischer Unterstützung die Teilhabe am Leben ermöglichen.
Im Zwischenbereich Primär- und Sekundärprävention ist die gezielte Suizidprävention und auch die Suchtprävention zu verorten. Natürlich liegt der Schwerpunkt hier auf der Früherkennung der Risikofaktoren oder schon ausgebildeten, noch nicht diagnostizierten Erkrankungen wie der Depression, die eine der Hauptursachen für den Suizid eines Menschen bilden. Als Mittel des ÖGD sind unterschiedliche Veranstaltungen sinnvoll, die Volkskrankheiten wie die Depression in den Fokus der Öffentlichkeit bringen. Neben den klassischen Fortbildungen haben sich öffentliche Diskussionen mit Betroffenen, Lesungen, Filme etc. bewährt, um verschiedene Bevölkerungsgruppen zu erreichen. Selbst bei der Depression lässt sich ein gesellschaftliches Unwissen konstatieren. Dem ist mit fachlichen Informationen in einfacher Sprache und handhabbarer Weise entgegenzutreten. Das ermöglicht eine frühzeitige adäquate Behandlung, die wie bei den meisten Erkrankungen einer Chronifizierung entgegen wirken kann und großen volkswirtschaftlichen Schaden vermindern kann. Immerhin bilden die psychischen Krankheiten den größten Anteil an den Frühverrentungen (DRV, 2019) sowie Steigerungen um mehrere hundert Prozent bei den Arbeitsunfähigkeitskosten bei den GKV seit Ende der 90er Jahre. Hierbei handelt es sich nicht um einen tatsächlichen Zuwachs von Inzidenz oder Prävalenz, sondern darum, dass Störungen, die früher unter Deckdiagnosen wie “vegetative Dystonie” oder anhand der präsentierten Symptome als Störungen von Herz-Kreislauf-System, Verdauungstrakt oder Bewegungsapparat falsch eingeordnet wurden, nun zutreffend erkannt werden und dementsprechend eine deutlich gesteigerte Inanspruchnahme psychiatrischer/ psychotherapeutischer Maßnahmen zur Folge haben. Dem muss nun durch angemessene Maßnahmen Rechnung getragen werden. Die nationale Präventionsleitlinie fördert zusätzlich verstärkt den Aufbau der Selbsthilfe.
Die Tertiärprävention schließlich, die Milderung von Krankheitsfolgen, Vermeidung von Rückfällen und Verschlimmerung der Erkrankung, erfolgt im ÖGD in der individuellen Betreuung, Beratung und Begleitung der Patienten.
Der öffentliche Gesundheitsdienst hat ob seiner herausgehobenen Funktion im Gesundheitswesen sowohl den Auftrag der Verhaltens-, wie auch der Verhältnisprävention und übergreifend auch der geschlechtersensiblen Prävention. Die Gesundheitskompetenzen zu stärken und Risikoverhalten zu erkennen und zu reduzieren, dient auf der individuellen, aber auch auf der öffentlichen Ebene der Verhaltensprävention. Das gemeindenahe Sozialpsychiatrische Wirken befördert durch bedarfsgerechte Koordination der Angebote-Netzwerke zudem die Verhältnisprävention. Ein bislang nicht hinreichend beachteter Teil der Präventionsmöglichkeiten sind die geschlechtsspezifischen Aspekte einzelner Erkrankungen und auch Behandlungsformen. Als ein wichtiges Beispiel sei an dieser Stelle nur die unterschiedliche Ausprägung und Behandlungsnotwendigkeit der depressiven Erkrankung bei Männern erwähnt. Eine gezielte Aufklärung und Früherkennung der Depression bei Männern könnte bei der stark geschlechterabhängigen Suizidrate (3-7:1) eine Reduktion der Suizidrate zur Folge haben. Erste großangelegte Studien dazu sind abzuwarten.
Beratung in der Schnittstellenarbeit
Aufklärung und Beratung sind im Fachbereich Prävention, Gesundheitsförderung und Gesundheitshilfe für Erwachsene eine der zentralen Aufgaben und daher in den Ländergesetzen zum öffentlichen Gesundheitsdienst verankert.
Der Beratung und Hilfeleistung wird dabei nicht nur im Einzelnen (Kernbereich 1) begegnet, sondern der Sozialpsychiatrische Dienst nimmt in subsidiärer Stellung vielfältige Aufgaben in diesem Bereich war.
Die Aufklärung und Beratung zu den entsprechenden psychiatrischen Gesundheitsthemen kann in der Schnittstellenarbeit zu anderen Akteuren unterschiedlichste Ausprägungen annehmen.
Die manchmal auch als sozialpsychiatrische Liasonarbeit bezeichnete Funktion der Sozialpsychiatrischen Dienste spiegelt sich dabei wider in der Zusammenarbeit und Beratung und Aufklärung von u.a.:
-
Gemeinschaftseinrichtungen wie z.B.
-- Obdachlosenheimen
-- Einrichtungen für Asylbewerber
-- Erstaufnahmeeinrichtungen
-- Senioren-, und Pflegeheimen
- Polizei- und anderen Ordnungsbehörden
-
Jugendamt
-
Wohnungsbaugenossenschaften
-
ehrenamtlichen Betreuern u.v.m.
Antistigmaarbeit / Öffentlichkeitsarbeit
Der öffentliche Gesundheitsdienst als dritte Säule des Gesundheitswesens ist neben der ambulanten und stationären Gesundheitsversorgung der Öffentlichkeit meist nur im Sinne eines Kontrollorgans, bzw. einer Überwachungsbehörde bekannt. Allgemeinplätze wie “psychische Erkrankungen sind in unserer Gesellschaft ein Tabu”, “psychisch Kranke werden stigmatisiert” klingen bedrohlich und haben gleichermaßen einen Aufforderungscharakter. Leider werden sie auch im 21. Jahrhundert durch die junge Disziplin der Antistigma-Forschung wiederholt bestätigt. In Teilbereichen wird sogar eine weitere Zunahme der Ausgrenzungstendenz wahrgenommen (Bandelow, 2018). Diese ist wahrscheinlich auf eine einseitige Propagierung eines biologistischen Krankheitsmodells durch frühere Antistigmakampagnen zurückzuführen, die die Vorurteile stärkten, statt sie zu mindern. Neben den Erkenntnissen dazu, wie auf individueller oder gesellschaftlicher Ebene Stigmata entstehen und sich verfestigen, sind entsprechende Interventionsansätze entwickelt worden (Aktionsbündnis Seelische Gesundheit, Gaebel, Ahrens, Schlamann, 07/2010).
Im Rahmen des öffentlichen Gesundheitsdienstes stehen evaluierte Maßnahmen zur Wissensvermittlung zur Verfügung. Dazu dienen niedrigschwellige Informationsportale wie Homepage, Flyer in leichter Sprache, Informationsmaterial in verschiedenen Sprachen, Tage der offenen Tür, Kooperationen mit Schulen z.B. für Gesundheitstage, kostenfreie Informationsreihen für die Bürger zu den verschiedenen relevanten Themen von Impfkampagnen bis zur Sexualität im Alter.
In Bezug auf die stärker tabuisierten Themen hat sich zur Aufklärung der Allgemeinbevölkerung eine zielgruppenspezifische Vorgehensweise zur vertieften Vermittlung krankheitsspezifischer Merkmale und Möglichkeiten der Begegnung bewährt, z.B. Veranstaltungen zur male depression in Bereichen mit hohem Männeranteil wie Polizei und Feuerwehr oder Suizidpräventionsangebote in Schulen und Altersheimen.
Als entscheidender Wirkfaktor im Hinblick auf eine tatsächliche Veränderung der Einstellungen zu psychisch kranken Menschen, und insbesondere die Reduzierung des Distanzwunschs, haben sich Veranstaltungsformate erwiesen, in denen es zu einem persönlichen Kontakt zu Betroffenen kommt. Diese berichten davon, wie sie mit ihren Krisen und ihrer Erkrankung umgehen und so als Rollenmodell für die Bewältigung von als katastrophal angesehenen Problemen dienen und so zugleich die Resilienz der Teilnehmer stärken wie Stigmata reduzieren. Auf reine Informationsvermittlung begrenzte Kampagnen scheinen eher den Distanzwunsch zu steigern.
Innerhalb des sozialräumlich psychiatrischen Versorgungssystems kann eine Öffnung in die Lebenswelten durch gemeinsame Veranstaltungen Betroffene und Interessierte zusammenbringen und helfen Schwellen und Berührungsängste abzubauen - so z.B. Aktionsgemeinschaft oder Psychiatriewoche. Hilfreich ist hier die Netzwerkbildung verschiedenster Akteure innerhalb der Gebietskörperschaft, die sich unter einem Thema zusammenfinden und unterschiedliche Sichtweisen repräsentieren. Als Beispiel sei hier das Frankfurter Netzwerk für Suizidprävention benannt. Hier haben sich mehr als 70 Institutionen zusammengeschlossen, die vielfältige Angebote und Handreichungen für Zielgruppen, Betroffene, Angehörige und Profis entwickelt haben. Hier ein Link zu Ablaufschema und Hilfsangeboten: www.frans-hilft.de.
Psychosoziale Notfallversorgung
Die unteren Gesundheitsbehörden der Länder haben als untere Katastrophenschutzbehörde (Katgesetz) vielfältige Aufgaben und koordinierende Funktionen einzunehmen. Hierbei kann unter Umständen bei einem Massenanfall von Verletzten auch der Sozialpsychiatrische Dienst, in die Funktion der psychosozialen Notfallvorsorge (PSNV) eingebunden, maßgeblich mitbeteiligt bis leitend tätig werden.
Nur wenige Gesundheitsämter bzw. Sozialpsychiatrische Dienste haben sich bisher mit diesem Thema eingehender beschäftigt. Hier sollen als “best practice” Beispiele vor allem auf die Einbindung der PSNV in Frankfurt am Main und Düsseldorf verwiesen werden. Im Kern geht es um die kurz- bis mittelfristige psychosoziale Versorgung von Betroffenen, deren Angehörigen und der Einsatzkräfte sowie die anlassbezogene Vorhaltung spezifischer Bürgertelefone (Hotline). Nach Abschluss der mittelfristigen Phase (ca. 1 Jahr) steht die abgeschlossene Vermittlung in das Hilfesystem, sofern notwendig. Die PSNV muss dazu in die reguläre Alarmierungskette der Sicherheitsbehörden eingebunden und Teil des Krisenstabes sein. Hierzu ist die Bildung eines PSNV-Teams erforderlich, das hierarchisch aufgebaut ist und den Strukturen der örtlichen Katastrophen- bzw. Notfallstrukturen angepasst sein sollte.
Die bisherigen europäischen Notfalllagen wurden dahingehend betrachtet und Schwachstellen wie die mangelnde Angehörigenbetreuung und die Lücke der mittelfristigen Versorgung hervorgehoben. Deshalb sind strukturierte Ablaufpläne und fortlaufende Beübung unterschiedlicher Szenarien unabdingbar.
Der Bundesverband für den öffentlichen Gesundheitsdienst hat in einer Unterarbeitsgruppe PSNV ein Positionspapier auf den Weg gebracht
Heilpraktikerüberprüfung eingeschränkt auf Psychotherapie
Nach der ersten Durchführungsverordnung zum Gesetz über die berufsmäßige Ausübung der Heilkunde ohne Bestallung (Heilpraktikergesetz) führen die Gesundheitsämter die Überprüfung der Kenntnisse und Fähigkeiten durch. Grundlage der Überprüfung ist ausschließlich die Frage, ob die Person
„eine Gefahr für die Gesundheit der Bevölkerung (oder für Patientinnen und Patienten)…bedeuten würde“ (§2 Abs. i des Heilpraktikergesetzes).
Im Rahmen der psychischen Erkrankungen gibt es den Bereich der sektoralen Heilpraktikererlaubnis Psychotherapie. Aus den Leitlinien zur Überprüfung von Heilpraktikeranwärterinnen- und anwärtern nach §2 des Heilpraktikergesetzes gehen in §1 die allgemeinen Inhalte der Überprüfung hervor, die sich bei sektoralen Anträgen jeweils auf dieses Fachgebiet unter Einbezug differentialdiagnostischer Fragestellungen beschränken. Die Überprüfung gliedert sich in einen mündlichen und schriftlichen Teil. Verfügt ein Antragsteller über einen „bundesgesetzlich geregelten Heilberuf“ oder einschlägig nachgewiesene Kenntnisse kann die überprüfende Behörde einen Kenntnisüberprüfungsverzicht, insbesondere des schriftlichen Teils, erlassen. Der schriftliche Teil der Überprüfung umfasst beim Heilpraktiker Psychotherapie 28 Fragen in 60 Minuten, der mündlich-praktische Teil der Überprüfung dauert höchstens 45 Minuten. Länderspezifisch erfolgt nach bestandener Überprüfung die Anzeige einer selbstständigen Tätigkeit im Gesundheitsamt. Eine weitere regelmäßige Überwachung der Berufsausübung ist für den Heilpraktikerberuf nicht vorgesehen.
Für diese Aufgabe der Überprüfung der Kenntnisse und Fähigkeiten wird oft auf die Fachärztinnen und Fachärzte für Psychiatrie und Psychotherapie des Sozialpsychiatrischen Dienstes zurückgegriffen.
Beteiligung bei der Heimaufsicht (in Schleswig-Holstein)
Die heimaufsichtliche Prüfung der vollstationären psychiatrischen Eingliederungshilfe- und Pflegeeinrichtung erfolgt unter Einbeziehung der fachlichen Kompetenz der Mitarbeiter des SpDi. Hier wird besonderer Augenmerk auf die Prüfung der Konzepte und deren Umsetzung sowie die Einhaltung von fachspezifischen Qualitätsstandards gelegt.